《オスグッド病で重症化する人の特徴は?》
➡️➡️
・男児
・両膝に痛み
・経過が長い→重症化の可能性あり(T_T)
『オスグッド病』とは?
→→膝下の前部分が痛くなる病気です。(図1)
・成長期スポーツ障害の代表疾患
・患部が腫れることもあり。
・大腿四頭筋(身体の中で一番強い大きい筋肉)が、付いている膝下の骨を引っ張る際に成長軟骨部を剥がしてしまうことで痛みが出る。
・成長期で骨が発達途中の子に起こりやすい。
・小中学生のスポーツに熱心な少年に好発。#女の子もいます
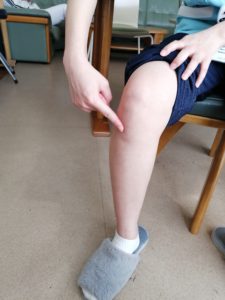
図1 オスグッド病で痛くなる場所です
・リハビリなどを行うことで、予後は良好な病気として捉えられる。
・痛みが強い場合は競技力向上に大きな影響を与えたり、長期間運動を休止せざるを得ない場合もある。
〈分類〉
初期、進行期、終末期の3期(図2)。
・重症の場合…スポーツ完全復帰までに数ヶ月かかることも(+_+)
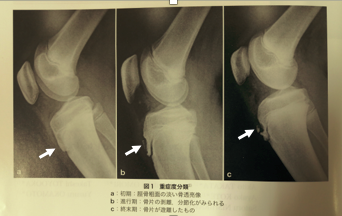
図2
a: 初期のオスグッド 骨ははがれていない b: 進行期のオスグッド 骨片ができている c: 終末期のオスグッド 骨片が離れてしまっている
来院時ですでに重症化していると、「早めに来院していればたくさん休まずに済むのに…」と思うことも多々あります。しかし、ちょっと膝が痛いかな?程度だと運動できてしまうので、なかなか病院に来るのは難しいですよね。。。
当院の理学療法士(篠崎公則)が、オスグッド病患者さんで重症化してしまう方の特徴を見つけました(1)!(なんと臨床整形外科という雑誌に掲載!!)
今回はこちらを紹介していきますね♫
《対象》
・2012年1月〜2014年1月までの2年間
・この間に膝の痛みを訴えオスグッド病と診断された105例 #結構たくさんいらっしゃいますね。
《方法》
・レントゲン(画像診断)で初期、進行期、終末期と分ける。
・性別、年齢、罹患期間(膝の痛みが出てから当院に受診するまでの日数)
・オスグッド病は片膝か両膝か?
以上3点を調査し、重症化している人の特徴を検討
《結果》
・男児70例、女児35例
・平均年齢12.4歳
・平均罹患期間は112.6日±170.6日
・重症化している人の特徴…①男児②両側にオスグッド病あり③罹患期間が長い方
オスグッド病はリハビリで効果が出ない症例や骨片が残り痛みが持続している成人症例に対して、稀に外科的治療が選択される場合もあります。
基本的に「リハビリテーション」で治療していきますが、スポーツへの早期復帰を目指すのであれば『重症化しない、させない!』ことが重要です!!
今回の結果から、
男児で膝の痛みをずっと我慢していて、 両膝に痛見がある場合は、早めの受診&適切な治療をオススメします。
オスグッド病の特徴は、最初はそれほど痛くなくスポーツ時にだけ症状が出る。→ひどくなるにつれて歩くのも辛くなる→病院に来る。というパターンが多く見られます。
初期段階のうちに運動量下げたり、安静にしてストレッチやリハビリを行うことで早めの
回復が望めます♫
スポーツをしていて膝の前が痛い子は、早めの相談をオススメします^^
引用
篠崎公則ら. オスグッド病の重症度と関連する因子の検討 臨床整形医学 第56巻 第一号 2021年
西川整形外科ホームページ: http://www.naoso.com/
ツイッターのアカウントです。記事を更新したらお知らせします^^https://twitter.com/shiro_sugiura




 図2
図2