体の硬い人は「ジャックナイフストレッチ」をぜひお試しください
▷体が硬い方はおおいです
整形外科に行ってリハビリを行うと「体が硬いですね」と 言われる方は多いと思います。特にももの裏の筋肉 (ハムストリングス)という筋肉が硬い方が多いです。この筋肉が腰痛の原因ともなるといわれておりハムストリングスの柔軟性を上げることは腰痛予防につながるといわれています。
▷いざ柔軟体操をはじめても挫折した経験ありませんか?
これまで柔軟体操を行ったことのある方は経験があると思いますが、とにもかくにも習慣化できず「三日坊主」になる場合が多いです。挫折してしまう一番の理由はストレッチの効果がすぐに自覚できないからかもしれません。#リハビリはストレッチに限らず根気が必要です。。。
▷1ヶ月頑張れば効果が出るストレッチ方法を紹介します
その名は「ジャックナイフストレッチ」徳島大学の西良教授が論文(1)で発表されたストレッチです。今回は、通常のストレッチとは違う「ジャックナイフストレッチ」というものを行って効果が出ましたよ、という論文です。
▷「ジャックナイフストレッチ」の研究のご紹介
対象者は8人の健常人の方で、平均年齢は26.8歳です。この方々に2つのテストを行いました。
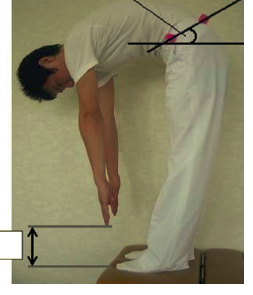
- ①立って膝を伸ばした状態で、体をお辞儀して手が床につきますか?というテスト
- ②骨盤の動きが改善したか確認するテスト
図の出典 Sairyo et al., Jack-knife stretching promotes flexibility of tight hamstrings after 4 weeks: a pilot study. Eur J Orthop Surg Traumatol (2013) 23:657–663
▷「ジャックナイフストレッチ」のやり方
ジャックナイフストレッチの方法は図のように行います。しゃがんだ状態から両足首を持って、ももと胸をつけてながらお尻をあげていきます。この時にももの裏のハムストリングスが徐々に伸びていくのを感じます。ストレッチの時間と回数は5秒間を5回繰り返し毎日行います。#痛みのない範囲でやってください#ももと胸が離れないようにしながらお尻を上げていくことがポイント

図の出典 Sairyo et al., Jack-knife stretching promotes flexibility of tight hamstrings after 4 weeks: a pilot study. Eur J Orthop Surg Traumatol (2013) 23:657–663
▷「ジャックナイフストレッチ」開始から4週間後どうなったか?
結果ですが、「ジャックナイフストレッチ」開始前の①のテストで体をお辞儀したときに指先と床までの距離は14 cm ぐらい#結構硬い状態 4週後はなんと床下8cmになりかなりハムストリングスが伸びるようになりました。また②のテストの骨盤動きも改善したそうです。#ハムストリングスだけではなく骨盤の動きも改善!
▷当院でも「ジャックナイフストレッチ」を紹介しています
非常に手軽にでき効果的なストレッチなので当院でも紹介しています。初めての方が急にジャックナイフストレッチを行う時は、頭に血が上ってしまうこともあるので、無理のない範囲で行ってください。
▷ちょっとだけ専門的な話をします:「ジャックナイフストレッチ」なぜ効果的なのか?
ストレッチをしたことがある方は経験あると思いますが、ストレッチをすると筋肉はゴムのように伸びます。通常のストレッチはこのように筋肉をゴム伸ばすように行います。これが通常のストレッチパターンと思ってください。
▷筋肉にはもう一つ伸びるパターンがあります
例えば、「二の腕の力こぶ」を思い浮かべてください。肘を曲げると力こぶが出てきます。この時の力こぶの筋肉は縮んでいる状態です。しかし力こぶの逆側の筋肉は伸びている状態です。逆側が伸びてくれるから力こぶが出ます。このように、筋肉は片方が縮むと逆側が伸びる性質があります。この性質を利用したのがジャックナイフストレッチです。
▷ハムストリングスは、膝を曲げる筋肉です。
このもう一つの筋肉が伸びるパターンで「ジャックナイフストレッチ」のメカニズムを説明しますと、「ジャックナイフストレッチ」は膝を伸ばそう伸ばそうとして膝の前の筋肉が縮んでいきます。膝の前の筋肉がいわば「二の腕の力こぶ」の状態です そうしますと逆側のハムストリングスはより伸びよう伸びようとします。#そうですこれがハムストリングスが伸びる理由です ただゴムを伸ばすようなストレッチと比較してジャックナイフストレッチは脳からの指令が加わります。#脳からの指令により筋肉全体が伸びようします#これがジャックナイフがより効果的な理由
筋肉トレーニングもただ筋肉を鍛えるより、その筋肉を意識したほうが効果があるとも言われています。ストレッチも脳から指令がいく「ジャックナイフストレッチ」を試してみてください。#ジャックナイフストレッチをした後、すぐに柔らかくなります#ジャックナイフストレッチの前後で①のテストをしてみてください、びっくりすると思います
実は、このジャックナイフストレッチについて当院理学療法士の石崎 亨先生が調査してくれて論文を現在作成中です。無事に刊行されたらすぐにご紹介しますね。
引用文献
(1)Sairyo et al., Jack-knife stretching promotes flexibility of tight hamstrings after 4 weeks: a pilot study. Eur J Orthop Surg Traumatol (2013) 23:657–663
西川整形外科ホームページ: http://www.naoso.com/
✨西川整形外科ホームページ: http://www.naoso.com/
✨ツイッターのアカウントです。記事を更新したらお知らせします^https://twitter.com/shiro_sugiura